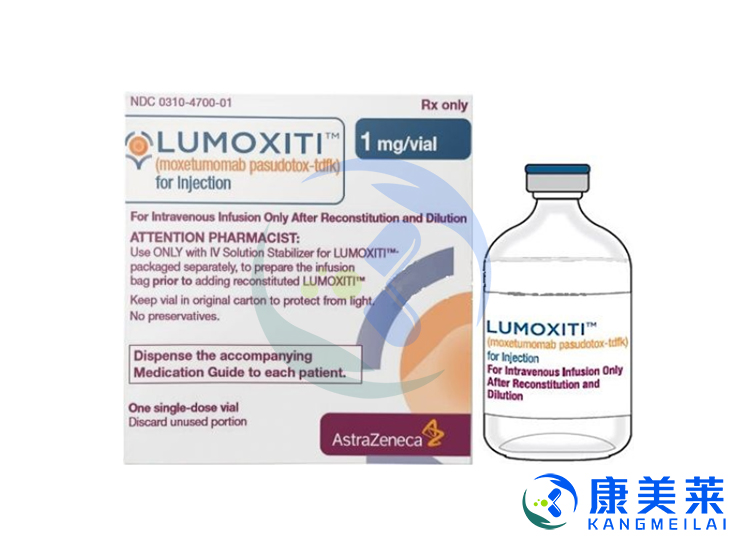
中文名称:帕克莫单抗
英文名:moxetumomab pasudotox-tdfk
商品名:LUMOXITI
LUMOXITI是由阿斯利康制药公司研发的一种以CD22为靶抗原的重组免疫毒素.2018年9月13日, 美国食品和药物管理局批准帕克莫单抗用于治疗既往至少接受过2种系统治疗的复发性或难治性毛细胞白血病 (HCL) 患者。
LUMOXITI是一种CD22为靶抗原的重组免疫毒素,用于至少接受过两次全身治疗的复发或难治性毛细胞白血病(HCL)成人患者的治疗,包括嘌呤核苷类似物(PNA)治疗。
严重肾功能损害患者(CrCl≤29ml /min)不推荐使用。
用法:静脉注射
用量:0.04 mg/kg静脉注射,每28天为一周期,第1、3、5天给药,每次至少30分钟。
1mg冻干饼/瓶;1mg冻干粉/瓶
(1)最常见(≥20%)的不良反应为输液相关反应、水肿、恶心、疲劳、头痛、发热、便秘、贫血、腹泻。
(2)最常见(≥50%)的实验室指标是肌酐升高、ALT升高、低白蛋白血症、AST升高、低钙血症和低磷血症。
无
(1)肾毒性:每次输注前和临床指示时监测肾功能的变化。延迟用药直至恢复。
(2)输液相关反应:预先用药,如果发生严重的输液相关反应,中断LUMOXITI输液并进行适当的医疗管理。
(3)电解质异常:在每次治疗前和每个治疗周期的第8天监测血清电解质。还建议对每个周期的中期进行监测。
LUMOXITI和IV溶液稳定剂需冷藏在2°C至8°C(36°F至46°F),并在原始纸箱中避光保存。不冷冻、不摇晃。
LUMOXITI是一种CD22为靶抗原的重组免疫毒素。Moxetumomab pasudotox-tdfk与b细胞表面的CD22结合并内化。moxetumumab pasudotox-tdfk内化可导致延伸因子2 ADP核糖基化、抑制蛋白合成和凋亡细胞死亡。
LUMOXITI的疗效基于1053项研究,该研究题为“Moxetumomab Pasudotox治疗复发/难治性毛细胞白血病的关键性多中心试验”(NCT01829711)。研究1053对组织学证实为毛细胞白血病(HCL)或HCL变异的患者进行了研究,这些患者因存在细胞减少或脾肿大而需要治疗,且之前接受过至少2种全身治疗,包括1种嘌呤核苷类似物(PNA)。根据Cockcroft Gault方程估计,符合条件的患者血清肌酐≤1.5 mg/dL或肌酐清除率≥60 mL/min。
共纳入80例患者;77例经典HCL, 3例HCL变异。中位年龄为60岁(范围:34至84岁),79%为男性,94%为白种人。基线时,98%的患者ECOG表现状态为0或1。既往治疗次数中位数为3次(范围:2 ~ 11次);所有患者均接受过PNA治疗,包括29%联合利妥昔单抗治疗。最常见的其他先前治疗方案是利妥昔单抗(51%),干扰素(25%)和BRAF抑制剂(18%)。基线时,33%(26/80)的患者有低血红蛋白(< 10 g/dL), 68%(54/80)的患者有中性粒细胞减少(< 1000/mm3), 84%(67/80)的患者基线血小板计数< 100000/mm3。大约35%的患者在基线时脾脏肿大(≥14 cm,通过BICR评估)。
患者接受LUMOXITI 0.04 mg/kg静脉输注,每28天周期的第1、3和5天注射,至少30分钟,最多6个周期,或直到完全缓解(CR)、疾病进展或出现不可接受的毒性。中位随访时间为16.7个月(范围:2 ~ 49个月)。独立的审查委员会(IRC)使用血液、骨髓和影像学标准进行疗效评估,这些标准改编自既往的HCL研究和共识指南。
LUMOXITI对HCL的疗效是通过IRC评估的持久CR率来评估的,通过维持血液缓解(血红蛋白≥11 g/dL,中性粒细胞≥1500/mm3,血小板≥100000/mm3,不输血或生长因子至少4周)超过180天的IRC评估的CR后得到证实。IRC评估的持久CR率为30%(24/80例患者;95%置信区间:20,41)。
其他疗效指标包括整体反应率(ORR)、CR和缓解持续时间(见表1)。

表1 研究1053对HCL患者的附加疗效结果
ORR和CR的中位时间分别为5.7个月(范围:1.8 - 12.9)和5.9个月(范围:1.8 - 13.2)。64例患者(80%)血液参数正常并达到血液缓解,血液缓解的中位时间为1.1个月(范围:0.2 - 13),而血液缓解的中位持续时间未达到(范围:0.3 - 48.2+)。
【完整说明书详见】:https://www.accessdata.fda.gov/drugsatfda_docs/label/2020/761104s003lbl.pdf
1、地西他滨是一种核苷代谢抑制剂,在磷酸化和直接掺入DNA并抑制DNA甲基转移酶后发挥作用,能够引起DNA低甲基化和细胞分化和/或凋亡。地西他滨在体外抑制DNA甲基化,其浓度不会造成DNA合成的严重抑制,其诱导的癌细胞低甲基化可使控制细胞分化和增殖的关键基因恢复正常功能。
2、在快速分裂的细胞中,地西他滨的细胞毒性也可归因于DNA甲基转移酶和地西他滨与DNA共价加合物的形成,但非增殖细胞对地西他滨相对不敏感。
3、胞苷脱氨酶(CDA)是一种催化胞苷降解的酶,包括胞苷类似物地西他滨。胃肠道和肝脏中高水平的CDA会降解地西他滨,并限制其口服生物利用度。因西达尿苷是一种CDA抑制,故其与地西他滨联合给药可增加地西他滨的全身暴露量。
1、诱导治疗时间表
推荐的诱导起始给药方案为1.25 mg/m 2,皮下给药,每日两次,间隔约12小时,连续14天,28天为一个周期。应每28天重复周期,直至患者达到血液学缓解。
2、维持给药
推荐的维持方案为1.25 mg/m 2,皮下给药,每日两次,间隔约12小时,连续7天,每28天为一个周期。只要患者从治疗中临床获益,则应继续治疗。
3、剂量调整
a、血液学毒性:
如果发生血液学毒性(例如中性粒细胞减少症、血小板减少症),奥马西他辛(高三尖杉酯碱)/SYNRIBO治疗周期可能会延迟和/或周期内给药天数减少 [参见警告和注意事项]。
在诱导和初始维持周期期间,每周进行一次全血细胞计数 (CBC)。在初始维持周期后,每两周或根据临床指征监测一次CBC。如果患者在一个周期内发生4级中性粒细胞减少症(中性粒细胞绝对计数 [ANC] < 0.5 × 10 9/L)或3级血小板减少症(血小板计数 < 50 × 10 9/L),则延迟开始下一个周期,直至ANC≥1.0 × 10 9/L且血小板计数≥50 × 10 9/L。此外,对于下一个周期,将给药天数减少2天(例如,减少至12或5天)。
b、非血液学毒性:
对症治疗其他具有临床意义的非血液学毒性。中断和/或延迟奥马西他辛(高三尖杉酯碱、SYNRIBO)治疗,直至毒性消退。
1、骨髓抑制:可能发生致命和严重的骨髓抑制和感染性并发症。
2、胚胎-胎儿毒性:可引起胎儿伤害。
最常见的不良反应(发生率≥20%):
1、疲劳,便秘,出血,肌痛,粘膜炎,关节痛,恶心,呼吸困难
2、腹泻,皮疹,头晕,发热性中性粒细胞减少,水肿,头痛
3、咳嗽,食欲下降,上呼吸道感染,肺炎和转氨酶升高
最常见的3级或4级实验室异常(≥50%)是:白细胞减少,血小板计数减少,中性粒细胞计数减少和血红蛋白减少。
1、骨髓抑制:可能发生致命和严重的骨髓抑制和感染性并发症。在开始INQOVI之前,每个周期之前,以及如临床指示,监测反应和毒性,获取完整的血细胞计数。延迟下一个周期,并按照建议的相同剂量或减少剂量恢复。
2、胚胎-胎儿毒性:可引起胎儿伤害。建议具有潜在胎儿生殖风险的患者,并使用有效的避孕方法。


阿霉素(adriamycin)

表阿霉素(Epirubicin)

米托蒽醌(Mitoxantrone)
依托泊苷注射剂
尼莫司汀(Nimustine)